Sem categoria
 02 jul 2020
02 jul 2020
Doenças peri-implantares: um risco à longevidade dos implantes.
Implantes osseointegráveis representam um grande avanço para a Odontologia, na medida em que proporcionam aos pacientes a possibilidade de reposição dos elementos dentários perdidos, de forma previsível, permitindo a recuperação da estética e da função, além do conforto e fonação, que muitas vezes não poderiam ser recuperados com uso de próteses convencionais.
O sucesso a longo prazo dos implantes osseointegrados está bem documentado na literatura, porém, existem fatores que comprometem sua longevidade, entre eles, o acúmulo de biofilme bacteriano na superfície do implante eventualmente exposto à cavidade oral, ocasionando inflamação nos tecidos peri-implantares podendo levar à perda dos implantes (Adell et al.,1981; Lekholm et al., 1999). A colonização microbiana na forma de biofilme e a resposta inflamatória do hospedeiro nos tecidos peri-implantares foram consideradas como os principais fatores etiológicos críticos para o desenvolvimento de doenças peri-implantares (Mombelli, Lang, 1998).
O termo doença peri-implantar é usado, comumente, para descrever complicações biológicas em implantes dentários (Albrektsson & Isidor,1994) incluindo mucosite peri-implantar e peri-implantite. Considerando que a mucosite e peri-implantite são doenças infecciosas, deve ser feita uma discriminação entre elas, sendo a mucosite uma reação inflamatória reversível que acomete os tecidos moles peri-implantares sem perda de suporte ósseo, enquanto a peri-implantite é uma reação inflamatória que acomete tecidos moles e duros com perda de suporte ósseo e de caráter irreversível (Humphrey, 2006; Lindhe, Meyle, 2008). Sabe-se, que o padrão da perda óssea presente na peri-implantite é angular, em formato de cratera aberta marginalmente, frequentemente precedida de mucosite peri-implantar induzida por biofilme bacteriano (Lindhe, Meyle, 2008; Greenstein et al., 2010).
Embora vários estudos relatem a resolução clínica das patologias peri-implantares, ainda hoje não se chegou a um consenso acerca de qual modalidade de tratamento é a mais eficaz para a peri-implantite e que pudesse fornecer um protocolo terapêutico “padrão-ouro” (Faggion et al., 2010; Esposito et al., 2012). Sabe-se porém, que as doenças peri-implantares são um problema frequentemente encontrado na clínica periodontal, e a ausência de um protocolo terapêutico padrão resulta em uso empírico significativo de modalidades terapêuticas e em resultado de tratamento moderadamente efetivo (Papathanasiou et al., 2016).
Como a peri-implantite tem sido associada a bactérias periodontopatogênicas, a remoção do biofilme bacteriano das superfícies dos implantes é pré-requisito para interromper a progressão de eventual doença estabelecida. Diversos protocolos para a descontaminação da superfície dos implantes foram propostos na literatura, como por exemplo: terapia fotodinâmica, laser CO2, descontaminação com ácido cítrico, peróxido de hidrogênio, EDTA, além de um protocolo de bicarbonato em alta pressão (De Oliveira et al., 2009; Mouhyi et al., 2000; Nemer Vieira et al., 2012).
Em estudo realizado in vitro por Nemer Vieira et al. (2012), os autores relataram uma eficaz descontaminação imediata da superfície dos implantes utilizando o método de jateamento com bicarbonato de sódio sob alta pressão, durante um minuto, sob condições assépticas em implantes de superfícies lisas e rugosas, constatando após a leitura dos testes microbiológicos 100% de descontaminação. É imperativo afirmar que ao se aplicar o protocolo de descontaminação proposto em um paciente com peri-implantite, ocorrerá a desorganização do biofilme bacteriano, com isso, o número de bactérias remanescentes será reduzido facilitando assim a ação do sistema imunológico do paciente sobre a infecção peri-implantar, proporcionando a melhora clínica.
Contudo, existem outros métodos para se descontaminar da superfície de implantes e vários protocolos para tratamento das lesões peri-implantares, porém, podemos afirmar que além do método de descontaminação por jato de bicarbonato em alta pressão ser eficiente na remoção do agente etiológico primário da peri-implantite, ele é um recurso de baixo custo, rápido e de fácil acesso ao profissional, o que justifica sua utilização, devendo ser realizado principalmente nas consultas de manutenção.
Diante disso, fica o alerta aos implantodontistas para que fiquem atentos aos sinais clínicos que fornecem risco para o desenvolvimento da peri-implantite, como por exemplo a presença de biofilme bacteriano e inflamação ao redor de implantes instalados, e sempre que possível, removê-lo utilizando o jateamento de bicarbonato de sódio em alta pressão a fim de diminuir a concentração bacteriana local, consequentemente a redução da inflamação e melhora clínica do tecido peri-implantar.

 24 jun 2020
24 jun 2020
SISTEMAS CERÂMICOS
Atualmente, a busca por tratamentos reabilitadores estéticos tem se tornado cada vez mais frequentes, independente do paciente apresentar perda dentária ou comprometimento de coroa dentária. Tal fato não ocorre exclusivamente pela exigência estética de pacientes, e sim devido ao surgimento de materiais cerâmicos com excelentes propriedades biomecânicas.
A evolução dos sistemas cerâmicos garantiu a versatilidade desses materiais em diferentes tratamentos reabilitadores de rotina realizados em consultórios odontológicos. A extrema dedicação de empresas e pesquisadores, pôde contribuir para aprimorar os sistemas totalmente cerâmicos, tornando-os uma alternativa às próteses metalocerâmicas fixas unitárias ou múltiplas sobre dentes e implantes, localizadas na região anterior e posterior de arcadas. No entanto, caso os critérios para indicação de cada material não sejam respeitados, todo o trabalho culminará em falha ou até mesmo no fracasso precoce dessas peças protéticas.
Não sendo o bastante, o Cirurgião-dentista também deve se preocupar com os seguintes fatores: entendimento de técnicas de processamento associadas a incorporação de bolhas ou impurezas às cerâmicas, regiões de aumento de tensão em peças protéticas, infraestruturas anatômicas que garantam cerâmicas de revestimento de espessura homogênea, protocolo de resfriamento de cerâmicas. Dessa forma, medidas preventivas durante as fases da reabilitação oral, podem ser realizadas com o objetivo de aumentar a longevidade das próteses. Essa abordagem não é de agora, pois estudos da década de 60 já se preocupavam em entender qual a vida útil de próteses fixas unitárias e extensas, quais os principais fatores de risco que levassem às falhas e fracassos do sistema e quais seriam os controles rotineiros dos pacientes que evitariam a perda das peças protéticas. Essas questões foram primeiramente levantadas para responder o comportamento de próteses metaloplásticas, metalocerâmicas e totalmente cerâmicas.
Assim, o primeiro passo seria compreender a composição e processamento de cada sistema totalmente cerâmico. O artigo escrito em 2015 por Gracis e colaboradores, classificou os sistemas cerâmicos de maneira mais clara (Fig. 1). Nele, os sistemas cerâmicas foram divididos de acordo com sua composição:
- Cerâmicas de matriz vítrea: materiais cerâmicos inorgânicos sem metais que contém a fase vítrea.
- Cerâmicas Policristalinas: materiais cerâmicos inorgânicos sem metais que não contém nenhuma fase vítrea.
- Cerâmicas de matriz resinosa: Matrizes poliméricas que contém, predominantemente, refratário inorgânico que podem incluir porcelana, vidro, cerâmica e cerâmica vítrea.
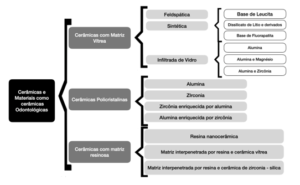
Fig. (1) – Adaptado de Gracis et al., 2015.
Além da composição dos materiais, outros fatores clínicos também devem ser considerados. A literatura é enfática quando o assunto se trata de indicações e espessuras mínimas adequadas para cada sistema cerâmico, ou mesmo, a apresentação de diferentes desenhos de infraestrutura em situações clínicas mais delicadas. Outro fator que pode comprometer a longevidade dessas próteses fixas está relacionado aos contatos oclusais presentes em cristas marginais de coroas protéticas. Surpreendentemente, a descrição da prevalência do local das falhas na cerâmica de revestimento de coroas protéticas ainda não está disponível em estudos científicos, no entanto, imagens de fratura em cerâmica de revestimento predominantemente associadas às cristas marginais de coroas são rotineiramente encontradas na literatura. Portanto, a oclusão é considerada a principal responsável por tal acontecimento.
Contudo, relata-se que uma contraindicação de sistemas totalmente cerâmicos, quase absoluta na literatura e unânime entre os fabricantes, relaciona-se com os pacientes que apresentam hábitos parafuncionais, como os bruxômanos. Nesses casos, dispositivos intraorais, também conhecidos como placas estabilizadoras, deveriam ser indicados após a conclusão da reabilitação oral.
De acordo com o que foi descrito anteriormente, o sucesso do tratamento reabilitador oral depende da capacidade do Cirurgião-dentista manter-se atualizado, além de compreender como cada material cerâmico se comporta para minimizar o aparecimento das falhas. O completo conhecimento desse mecanismo facilita a decisão sobre qual sistema cerâmico está indicado para o paciente em questão.
Então, não deixe de adquirir esse conhecimento conosco e se junte à
Família IEO para obter conhecimento diferenciado e executar o conhecimento teórico em práticas clínica e laboratoriais.
LITERATURA CONSULTADA:
ROMANINI-JUNIOR JC, HIRATA R, BONFANTE EA, BORDIN D, KUMAGAI RY, FARDIN VP, COELHO PG, REIS AF. Monolithic CAD/CAM laminate veneers: Reliability and failure modes. Dent Mater. v.36, p.724-732, 2020.
DE PAULA, VITOR GUARÇONI; BONFANTE, GERSON; LORENZONI, FABIO C.; COELHO, PAULO G.; BONJARDIM, LEONARDO RIGOLDI; FARDIN, VINICIUS P.; BONFANTE, ESTEVAM A. Lifetime prediction of veneered versus monolithic lithium disilicate crowns loaded on marginal ridges. DENTAL MATERIALS. v.35, p.511 – 522, 2019.
FARDIN, VINICIUS P.; BONFANTE, ESTEVAM A.; COELHO, PAULO G.; JANAL, MALVIN N.; TOVAR, NICK; WITEK, LUKASZ; BORDIN, DIMORVAN; BONFANTE, GERSON. Residual stress of porcelain-fused to zirconia 3-unit fixed dental prostheses measured by nanoindentation. DENTAL MATERIALS., v.34, p.260 – 271, 2018.
FARDIN, VINICIUS P.; DE PAULA, VITOR GUARCONI; BONFANTE, ESTEVAM A.; COELHO, PAULO G.; BONFANTE, GERSON
Lifetime prediction of zirconia and metal ceramic crowns loaded on marginal ridges. DENTAL MATERIALS. v.32, p.1543 – 1554, 2016.
GRACIS S, THOMPSON VP, FERENCZ JL, SILVA NR, BONFANTE EA. A new classification system for all-ceramic and ceramic-like restorative materials.
Int J Prosthodont. v.28, p.227 – 35, 2015.
FARDIN, V. P.; PAULA, V. G.; LORENZONI, F. C.; BONFANTE, G.
Elo Fraco das Cerâmicas. Pro-Odonto Prótese. Programa de Atualização em Prótese Odontológica. , v.4, p.29 – 134, 2014.
LORENZONI, F. C.; GUARÇONI DE PAULA, V.; OLIVEIRA NETO, L. A.; FARDIN, V. P.; BONFANTE, GERSON. Formas e Características das Infraestruturas para Próteses Metalocerâmicas e ceramocerâmicas. Pro-Odonto Prótese. Programa de Atualização em Prótese Odontológica. , v.3, p.77 – 155, 2012.

 17 jun 2020
17 jun 2020
Bruxismo e Sono
Nessa época de quarentena as pessoas estão conseguindo prestar mais atenção em si mesma e em seus familiares. A hora do sono é uma delas, alguns estão com dificuldade para dormir, estão sempre cansados, não conseguem se alimentar corretamente, ocorre bruxismo e/ou apertamento, ronco, além da apneia do sono. Talvez tenhamos que conviver com o vírus C-19 por meses ou anos. Não vamos negar ou entrar em pânico. Não vamos tornar nossas vidas inúteis ou manter esses hábitos nocivos, comuns em momentos de medo e incertezas. Vamos aprender a conviver com esse fato. E nesse contexto, os pais devem zelar pela rotina do sono das crianças, que já está comprometida pela situação emocional e psicológica na qual estão vivenciando.
O sono é um processo fisiológico, ativo e dinâmico e representa uma atividade diária crucial para o crescimento e desenvolvimento da criança. Os hábitos de sono são influenciados por fatores de diversa ordem: biológicos, psicológicos, estágio de desenvolvimento, ambientais, familiares e socioculturais. Hábitos de sono inadequados, principalmente os relacionados aos distúrbios respiratórios do sono, acarretam efeitos deletérios a vários níveis, nomeadamente perturbação na regulação emocional e comportamental, quebra do rendimento cognitivo e escolar, aumento do risco de acidentes, alterações do crescimento, obesidade, entre outros. Por outro lado, o impacto dos maus hábitos e problemas do sono da criança influencia também na qualidade de vida dos pais, afetando o seu bem-estar e desempenhos pessoal e profissional.
No adulto os distúrbios respiratórios do sono são geralmente associados à obesidade. Entretanto nas crianças estão principalmente associados à hipertrofia de tonsilas, alterações anatômicas faciais, alergias, resfriados frequentes e respiração predominantemente bucal. Na anamnese, em conjunto com os exames clínicos e complementares (documentação ortodôntica), faz com que o Ortodontista apresente condições de detectar tal disfunção. O diagnóstico precoce das alterações morfológicas e funcionais dos tecidos moles da face minimiza a ocorrência de mal oclusões e pode prevenir os distúrbios respiratórios do sono na infância. Porém, o diagnóstico conclusivo do distúrbio respiratório do sono deve ser feito por um otorrinolaringologista.
As crianças com problemas durante o sono, sobretudo os distúrbios respiratórios do sono acordam com frequência, o que aumenta a atividade funcional e pode levar, entre outras, ao bruxismo, que está associado a fragmentação do sono.
O bruxismo é uma atividade involuntária parafuncional, rítmica e espasmódica do sistema mastigatório produzida por contrações rítmicas ou tônicas do masseter e de outros músculos mandibulares e caracteriza-se pelo ato de ranger ou apertar os dentes, tanto durante o período diurno como noturno. O bruxismo pode ocorrer de forma consciente, quando se mordem lápis ou dedos, ou inconscientemente. O ato de ranger ocorre frequentemente durante o sono, períodos de preocupação, estresse e excitação, acompanhados por um ruído notável. Já o apertamento, em geral sem ruídos, é mais comum durante o dia e pode ser considerado mais destrutivo, uma vez que as forças são contínuas e menos toleradas. Vários fatores etiológicos podem estar associados ao desenvolvimento do bruxismo, como os fatores locais, sistêmicos, psicológicos, ocupacionais e hereditários. Os sinais e sintomas mais frequentes são os desgastes oclusais e/ou incisais, destruição das estruturas de suporte, hipersensibilidade pulpar, mobilidade dentária, fratura de cúspides e restaurações, dores e distúrbios nas articulações temporomandibulares (ATM), hipertofia do masséter, cefaleia ao acordar, entre outros.
O diagnóstico precoce em crianças visa manter a perspectiva de controle e prevenção de danos aos componentes do sistema mastigatório, além de propiciar bem-estar e conforto. Por isso observe se a criança:
- Ronca e baba bastante durante o sono;
- Tem olheiras e aspecto cansado;
- Queixa-se de sonolência diurna e dor de cabeça,
- Ingere o alimento com muito líquido;
- Possui respiração barulhenta ou ruidosa;
- Fica de boca aberta por muito tempo, principalmente ao dormir e durante o uso de computador/televisão;
- Apresenta a boca ressecada, a gengiva vermelha e inchada;
- Está com cabeça, ombros e braços projetados para frente.
Como a etiologia do bruxismo é, na maioria das vezes, um conjunto de fatores, o tratamento deve ser multidisciplinar visando à eliminação e prevenção de danos e melhora na qualidade de vida. Na criança podemos utilizar diversos aparelhos da Ortopedia Funcional dos Maxilares (OFM) como auxiliar no tratamento do bruxismo e alterações do sistema estomatognático, além da placa oclusal ou miorelaxante que visa reduzir a atividade parafuncional, desprogramar e induzir ao relaxamento muscular, obter uma proteção dos dentes contra a atrição e desgaste, balanceio dos contatos oclusais, bem como reposicionar a mandíbula, colocando-a em uma relação normal com a maxila para alcançar um equilíbrio neuromuscular, além de ser um tratamento reversível, de boa aceitação pelas crianças e eficaz.
O tratamento psicológico associado é extremamente importante em alguns casos, visto que o bruxismo está associado ao estresse e mudanças de hábitos. As terapias cognitivo-comportamentais, como psicoterapia e comportamentais; relaxamento e meditação; exercício físico e mudanças no estilo de vida, que visam à redução do estresse, podem ser auxiliares no tratamento. Assim, tratamentos conservadores, minimamente invasivos e seguros, devem ser a primeira escolha, com o paciente assistido por uma equipe multidisciplinar, com o objetivo de restaurar a qualidade de vida.
Na realidade não existe nenhum tratamento específico para o bruxismo. Cada paciente deve ser avaliado individualmente, por um cirurgião dentista devidamente capacitado e tratado de acordo com os fatores possivelmente associados para que futuras complicações ao sistema estomatognático sejam evitadas. O tratamento escolhido para crianças com bruxismo deve sempre ser reversível e conservador, de modo a não interferir negativamente no padrão de normalidade da dinâmica de crescimento e desenvolvimento infantil.

 02 jun 2020
02 jun 2020
A Ortodontia nos tempos atuais
Nos últimos anos, a tecnologia aplicada aos tratamentos ortodônticos aumentou as possibilidades nas modalidades de planejamento e tratamento, permitindo ao clínico fazer suas opções terapêuticas de acordo com as necessidades individuais do paciente, melhorando o tempo de duração do tratamento, bem como a qualidade dos resultados.
Tecnologias como scanners intraorais, modelos ortodônticos digitalizados e a tomografia computadorizada de feixe cônico mostram-se cada vez mais corriqueiros na prática clínica, assim como a utilização de dispositivos e materiais que acompanham essa evolução e são constantemente aprimorados.
Ao mesmo tempo, os pacientes tornaram-se mais conscientes dos benefícios de um belo sorriso e mais propensos a melhorar sua aparência facial, o que desperta o interesse em várias especialidades e motiva a continuidade dos estudos no sentido do avanço tecnológico.
O atual padrão de beleza sofre grande influência dos veículos de comunicação, os quais ditam uma cultura consumista e caracterizam um sorriso branco e alinhado como o ideal e, de forma inversa, um sorriso desarmônico, pode ser um fator limitante às relações sociais.
Essa mudança, na percepção dos pacientes, incitou a pesquisas por uma mecanoterapia mais confortável, rápida e sem prejuízo estético, assim como estreitou as especialidades odontológicas, mediante uma abordagem multidisciplinar. A interação entre a ortodontia, a dentística restauradora e a prótese, por meio do clareamento dental, lentes de contato e facetas de porcelana, é capaz de fornecer ao paciente resultados condizentes com suas expectativas.
Os braquetes autoligados não são exatamente uma novidade, mas ganham cada vez mais espaço e aceitação tanto pelos profissionais quanto pelos pacientes. O objetivo principal desse sistema é a redução do atrito, uma vez que não necessitam de amarração dente a dente, seja metálica ou elástica. Em seu lugar, apresentam uma “tampa”, por meio da qual os fios mantêm-se no interior dos slots dos braquetes, o que reduz consideravelmente a fricção superficial na interface braquete/fio ortodôntico e, portanto, a resistência à movimentação. Isto permite a utilização de forças de menor intensidade, mais compatíveis com a resposta periodontal de remodelação óssea, facilitando os movimentos de deslize, como as mecânicas de fechamento de espaços, em casos de extrações dentárias, em que o dente movimenta-se tendo o fio ortodôntico como um cursor.
Em contrapartida, é necessário ressaltar que nem todo atrito é prejudicial ao tratamento ortodôntico. Sem a existência do atrito, determinados movimentos, como a correção de dentes rotacionados, verticalização de dentes inclinados e a preparação de unidades de ancoragem, não poderiam ser efetuados. Além disso, embora otimizem o tempo do atendimento clínico, apresentam dificuldades na fase final do tratamento, quando é necessário fazer dobras no fio, especialmente as que expressam o torque. Sendo assim, mesmo com a crescente popularidade, sua superioridade clínica em relação ao sistema convencional ainda não é consensual ou comprovada cientificamente. A escolha do tipo de braquete é realizada de acordo com a preferência individual do ortodontista e qualquer técnica pode conseguir um bom resultado, desde que o profissional seja qualificado para executá-la.
Os braquetes cerâmicos vêm ganhando cada vez mais espaço como resultado da exigência estética dos pacientes. O braquete de safira é feito com uma cerâmica monocristalina translúcida. É bem estético e não colore. O braquete cerâmico, feito com cerâmica policristalina, é menos translúcido que o de safira, mas tem a mesma qualidade quanto à resistência e coloração. Entretanto, esses dois tipos de braquetes cerâmicos quebram mais facilmente e a movimentação dentária pode ser um pouco mais lenta, quando comparados aos braquetes metálicos. Já os produzidos em resina e policarbonato são pouco resistentes e oferecem menor confiabilidade.
A busca da força ótima para a movimentação dentária levou à adição de cobre aos fios de níquel-titânio (CuNiTi), resultando em uma liga com potenciais vantagens na fase inicial da terapia ortodôntica, dependente de fios flexíveis. Os fios de níquel-titânio termoativados apresentam boa flexibilidade, memória de forma e são capazes de manter forças de baixa magnitude. Ao adicionar o cobre a essa liga, os fios tornaram-se mais resistentes à deformação e às forças substancialmente constantes, sendo também mais leves, culminando em uma resposta biológica desejável e melhorando a eficiência do procedimento ortodôntico.
Pensando ainda na otimização da mecânica, somam-se aos miniparafusos inter-radiculares, já bem estabelecidos há algum tempo em nossa prática clínica, os miniparafusos extra-alveolares. Estes últimos são instalados fora da região dentária alveolar, permitindo maior versatilidade nos movimentos ortodônticos, uma vez que as raízes dos dentes adjacentes não interferem com o deslocamento dentário. Os principais sítios de instalação são: a crista infrazigomática (IZC) na maxila; e na mandíbula, a região do buccal shelf e ramo mandibular. Devido à sua simplicidade de instalação e remoção, às inúmeras aplicações clínicas, dentre elas, a distalização, retração, mesialização, intrusão e correção do plano oclusal, a ancoragem esquelética passou a ser uma ferramenta quase indispensável dentro da ortodontia.
Para aqueles pacientes que não suportam a ideia de usar braquetes ou fios, mesmo os estéticos, existe, ainda, a possibilidade dos alinhadores transparentes. Este sistema realmente apresenta um ganho estético incomparável por ser constituído por um material transparente, sem braquetes e fios metálicos, permitindo uma sequência de movimentações dentárias pela troca seriada de alinhadores. Pelo fato de serem removíveis, não dificultam a higienização dos dentes, levando a maior saúde periodontal. Alguns sistemas de alinhadores permanecem limitados à correção de pequenas irregularidades, enquanto outros asseguram tratar maloclusões complexas.
Ao falar dos alinhadores estéticos, é preciso citar outra evolução odontológica: o escaneamento intraoral. Além de substituir as tradicionais moldagens das arcadas, é mais confortável para o paciente, mais rápido e não necessita de espaço físico para o armazenamento dos modelos de gesso. O escaneamento registra dentes, tecidos adjacentes e a oclusão, criando um modelo tridimensional virtual. Um arquivo com as imagens digitalizadas pode ser enviado diretamente para um laboratório, para a confecção de um aparelho ou para a confecção de alinhadores. Para quem preferir, é possível, ainda, a impressão tridimensional do modelo de estudo.
É possível a aquisição de um scanner, o que representa um alto investimento. Como alternativa, várias clínicas de radiologia adquiriram estes aparelhos, porém, para alguns profissionais e pacientes, o custo deste procedimento ainda é alto, além disso, nem todos os laboratórios de ortodontia contam com essa tecnologia.
O escaneamento intraoral, juntamente com a tomografia computadorizada de feixe cônico (TCFC), fornecem uma nova plataforma para o diagnóstico ortodôntico e o planejamento do tratamento, ao permitir a avaliação tridimensional do paciente. Uma grande contribuição da TCFC na ortodontia é sua imagem precisa para determinar a posição de dentes impactados, tanto na sua relação vestíbulo-lingual como na angulação e proximidade com os dentes adjacentes, auxiliando na determinação do vetor de força utilizado para posicionar este dente no arco, sem ocasionar reabsorções radiculares. Outras indicações de relevante importância são: o diagnóstico de lesões, dentes supranumerários, reabsorções radiculares, fraturas radiculares e seu grau de deslocamento, assimetrias dentárias e esqueléticas, análise das vias aéreas e da articulação temporomandibular.
Finalmente, a crescente evolução da especialidade, que conta com tecnologia moderna para obtermos ferramentas de diagnóstico mais precisas, por meio de imagens anatômicas 3D mais definidas, e a transição gradual dos modelos de gesso para os modelos digitais constituem uma mudança no paradigma da ortodontia e nos obriga a buscar conhecimento na área da informática, para que possamos acompanhar o mercado e usufruir desse mundo digital. O aumento das possibilidades terapêuticas e a evolução dos materiais e aparelhos, dentre os quais: sistema de braquetes autoligados, fios com memória, aparelhos invisíveis, miniparafusos inter-radiculares e extra-alveolares, melhoram a eficácia do tratamento e reduzem seu tempo.
Entretanto, é preciso sermos criteriosos e ponderados, distinguindo aquilo que, de fato, apresenta relevância ao tratamento, tendo em mente a queixa principal do paciente, sua disposição em aceitar e cooperar com um protocolo de tratamento específico e o real objetivo do tratamento, que inclui alcançar uma oclusão funcional e estável, aliada ao equilíbrio facial. Em meio à ampla gama de produtos e técnicas com diferentes efeitos, cabe ao ortodontista determinar qual o mais indicado para cada caso específico.

Seleção de Pacientes
Estamos selecionando pacientes para os tratamentos odontológicos:
○ Extração de sisos (incluso/impactado),
○ Aparelhos Ortodônticos,
○ Prótese dentária fixa e removível,
○ Tumores bucais, cistos,
○ Implantes dentários,
○ Frenectomia e outras cirurgias orais.
○ Harmonização Facial
Seleção de pacientes para tratamento nos curso
Para participar é só entrar em contato no telefone: (27) 3349-4141 ou Whats app: (27) 98169-0219 e agendar a sua avaliação. Profissionais e estrutura com a qualidade de quem há 18 anos contribuí para a odontologia capixaba


Agende sua avaliação!
27 3349-4141 ou 27 98169-0219
Rua. Maria Amália, 236, Bairro. Olaria – Vila Velha
 23 jan 2019
23 jan 2019
Curso de Ortopedia Facial e Odontologia Miofuncional
No dia 20 de Fevereiro vamos receber pela primeira vez no IEO Odonto a super professora Dra. Liana Pinheiro. Será uma Excelente oportunidade para ampliar o seu conhecimento sobre ortopedia facial e odontologia miofuncional Agende a data do dia 20 de Fevereiro e faça sua inscrição.
Inscrições:
21 98228 1221
27 99977 2430
IEO – Instituto de especialidades Odontológicas – EPAO/393
Resp. Téc. Maria Bernadete Depoli – CRO-ES 1375
 18 ago 2018
18 ago 2018
Bate papo sobre Especializações na Doctum
Hoje tivemos a oportunidade de conversar com os alunos da turma de Odontologia da Doctum. Os coordenadores do curso de especialização em Ortodontia do IEO Vila Velha, contaram um pouco de suas trajetórias até se tornarem mestres em Ortodontia. Dr. Francis Thompson abordou a importância de se especializar em uma área específica e a Dra. Raphaela contou um pouco sobre a experiência de mercado de um cirurgião dentista sem e com especialização. Agradecemos a coordenadora dos cursos de odontologia da Doctum, Dra. Thais , ao professor Dr. Hudson e a todos os alunos que nos receberam tão bem em sua casa, Obrigado!

 25 maio 2018
25 maio 2018
IX encontro nacional de pós graduação FUNORTE
Reunidos, todos os núcleos de pós em odontologia da Funorte discutem a capacitação do cirurgião dentista como ferramenta transformadora, mudanças necessárias para o perfil do profissional dos dias atuais. Nós do IEO juntamento com a FUNORTE temos o compromisso de entregar as melhores técnicas e profissionais para que haja essa transformação.

A esquerda a coordenadora nacional FUNORTE Maria da Conceição Fereira e a direita a Dra. Maria Bernadete Depoli diretora do IEO Vila Velha no IX encontro nacional de pós graduação FUNORTE.
